 Decir SI o NO a la traqueotomía, es una de las decisiones más difíciles a tomar en el transcurso de la evolución de la Esclerosis Lateral Amiotrófica (ELA), es por ello, que como toda decisión complicada no se debe tomar a la ligera y tampoco con prisas. Esta decisión debe ser el fruto de un proceso en el que de forma conjunta participen paciente y familia, junto con su equipo sanitario multidisciplinar que le atiende, resolviendo con la antelación suficiente todas las dudas e incertidumbres que aparezcan.
Decir SI o NO a la traqueotomía, es una de las decisiones más difíciles a tomar en el transcurso de la evolución de la Esclerosis Lateral Amiotrófica (ELA), es por ello, que como toda decisión complicada no se debe tomar a la ligera y tampoco con prisas. Esta decisión debe ser el fruto de un proceso en el que de forma conjunta participen paciente y familia, junto con su equipo sanitario multidisciplinar que le atiende, resolviendo con la antelación suficiente todas las dudas e incertidumbres que aparezcan.
El resultado final de tal decisión, será la voluntad del paciente respecto a aceptar ventilación mecánica invasiva por traqueotomía, es una decisión PERSONAL e INTRANSFERIBLE que va a estar influenciada por muchos factores, individuales de la persona afectada, con sus características propias y sus circunstancias, de la fase evolutiva de su enfermedad y de su entorno familiar siendo el factor económico otro a tener en cuenta.
¿Pero en qué consiste la traqueotomía, y para qué sirve?
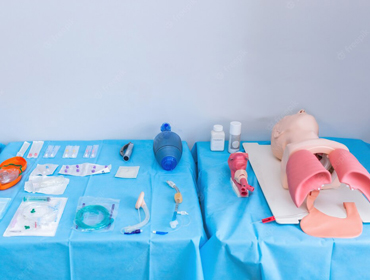
Llegado el momento, la traqueotomía se hace necesaria para mantener la respiración del paciente mediante una conexión más segura al respirador que la que nos pudiera proporcionar una mascarilla ya sea nasal o nasobucal, de esta manera, se garantiza el mantenimiento de la respiración con el ventilador adecuado.
La realización de la traqueotomía implica un procedimiento quirúrgico que realiza el otorrinolaringólogo en quirófano con el paciente anestesiado, durante el cual el otorrino procede a seccionar la tráquea para hacer un orificio que permita la introducción de una cánula de traqueotomía que posteriormente se conecta al circuito del ventilador.
¿Qué situaciones nos van a llevar a necesitar la realización de una traqueotomía?
Ya hemos comentado, que decir SI a la traqueotomía es una decisión compleja, resultado de un proceso en el que debemos haber tenido tiempo para sopesar los PROS y CONTRAS de la técnica, así como ponerlos en relación con nuestras propias circunstancias personales y recursos.
Se deduce de ello que lo ideal es realizar la traqueotomía de forma programada, y evitar las traqueotomías realizadas de forma urgente.
A pesar de ello, la realidad es que según distintas publicaciones de varios centros a nivel español y europeo la realización de traqueotomía de forma urgente ocurre en casi la mitad de las traqueotomías que se realizan.
Debemos proponer traqueotomía, cuando a pesar del uso de la ventilación mecánica no invasiva con Bipap y mascarilla no esté garantizada de forma adecuada la respiración debido a la progresión de la debilidad de los músculos respiratorios que hacen ya ineficaz esta modalidad de ventilación o bien porque no la toleremos en el caso de existir una afectación bulbar grave.
De forma frecuente, se añade el inconveniente de la dificultad para expulsar las secreciones a pesar del uso del asistente de tos, motivo también para valorar el inicio de la ventilación mecánica con traqueotomía.
En ocasiones, la enfermedad se presenta en forma de fallo respiratorio agudo o estando ya presente la enfermedad, podemos enfrentarnos a otro proceso que precipite ese fallo respiratorio debiendo plantear la necesidad de traqueotomía sin el proceso previo de toma de decisión del que habíamos hablado.
¿Qué complicaciones se pueden presentar al realizar una traqueotomía?
La complicación más importante en estos casos es la obstrucción de la cánula por un coágulo de sangre o por un tapón de moco.
Conforme pasa el tiempo desde que se hace la técnica disminuye el riesgo de presentación de una obstrucción de la cánula, pero siempre habrá que estar preparado para resolverla en caso de que se presente.
Siempre se entrena a los cuidadores en la resolución de estas situaciones, realizando este aprendizaje durante los días de hospitalización que requerirá el paciente, sin proceder a su alta hasta que todos los cuidadores estén entrenados en todos los cuidados que necesita un paciente con ventilación mecánica con traqueotomía.
¿En qué consisten esos cuidados?
Estos no son difíciles de llevar a cabo y no es preciso ser personal sanitario para realizarlos, pero sí debe existir un aprendizaje tutelado previo.
El cuidador debe familiarizarse con la limpieza diaria del estoma, el cambio del macho de la cánula si el modelo de la misma lo presenta, con el funcionamiento normal del ventilador, reconocimiento de las alarmas del mismo y resolución de las más habituales y las de alta prioridad.
Estos cuidados se suman a los que ya precisara el paciente si ya tiene una sonda de gastrostomía y a los propios de un paciente con movilidad reducida.
Todo ello suele representar un alta médica carga de cuidados para las personas responsables de los mismos, normalmente, llevados a cabo por los familiares, hecho que juega un papel fundamental también en la decisión final de decir SI o NO a la traqueotomía.
¿Qué ganamos entonces cuando se realiza una traqueotomía?
Ganamos TIEMPO. Este tiempo ganado va a ser variable en CANTIDAD para cada paciente, dependiendo de la evolución y progresión de su enfermedad, así como dónde se les presten los cuidados, en domicilio o en una institución.
Pero también este tiempo va a ser variable en cada paciente y su entorno en relación a la CALIDAD.
Si se compara calidad de vida del paciente y su entorno cuando se encuentra con ventilación no invasiva, respecto al cambio a ventilación invasiva por traqueotomía, la calidad de vida empeora, sobre todo la de los cuidadores.
Pero si preguntamos a los pacientes y cuidadores que en su día se decidieron por la traqueostomía, más del 70 % de ellos volverían a tomar la misma decisión.
¿Qué puede ocurrir si mi elección es NO a la traqueotomía?
Lo más importante de todo es que decida lo que decida el paciente, el equipo médico multidisciplinar que le atiende, no dejará de apoyarle proporcionándole solución a los problemas que vayan surgiendo.
Autora: Dra. Natalia Pascual Martínez, Neumóloga en el Hospital Reina Sofía de Córdoba